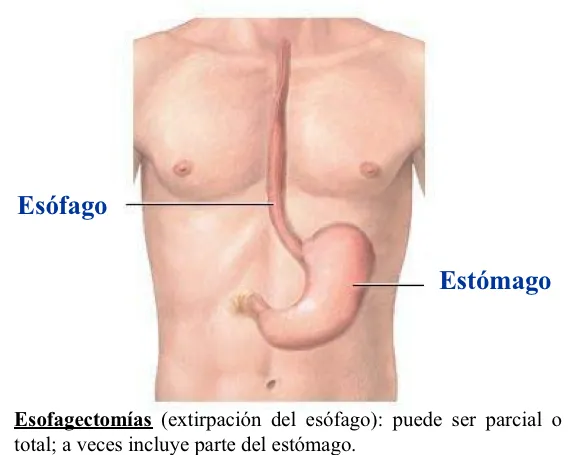
¿Cuál es la anatomía del esófago?


¿Qué siente una persona cuando el esófago tiene problemas?
¿Cómo se evalúa el esófago para determinar qué tipo de enfermedad lo afecta?
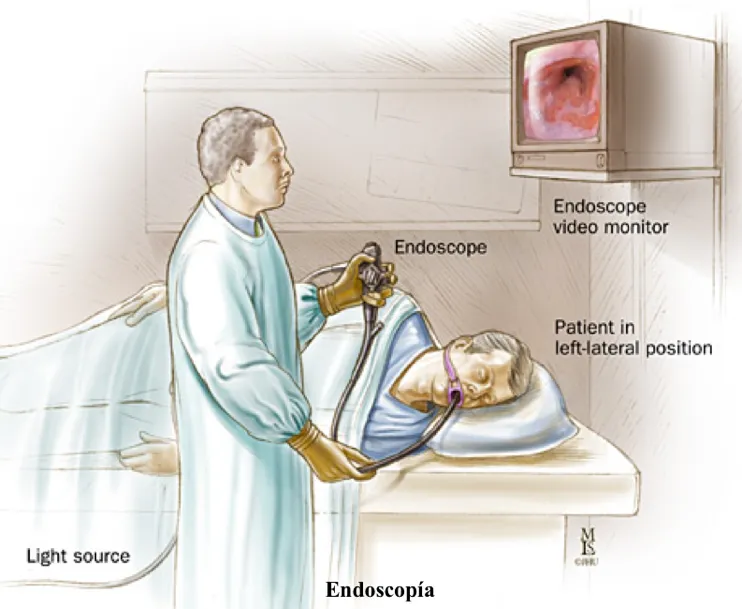
El estudio inicial es la endoscopía, que es la visualización directa de todo el tubo esofágico por dentro a través de un tubo flexible que se conecta a un monitor (videoendoscopía). También, el esófago puede ser visualizado por rayos X con la ingestión de un material de contraste (esofagograma).
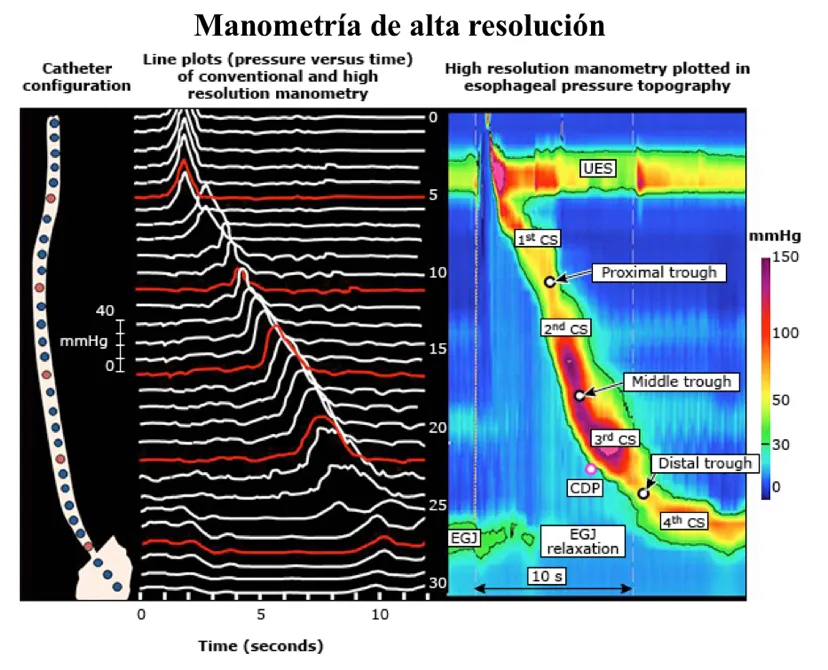
La función muscular se determina mediante la introducción de pequeñas sondas que registran las presiones (manometría) del esófago en diferentes partes.
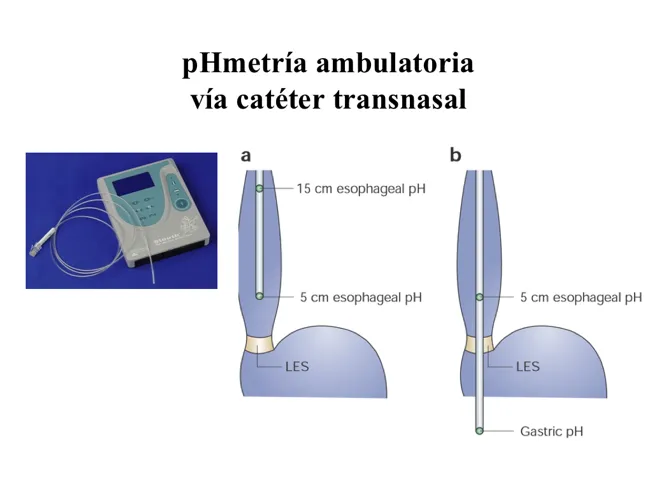
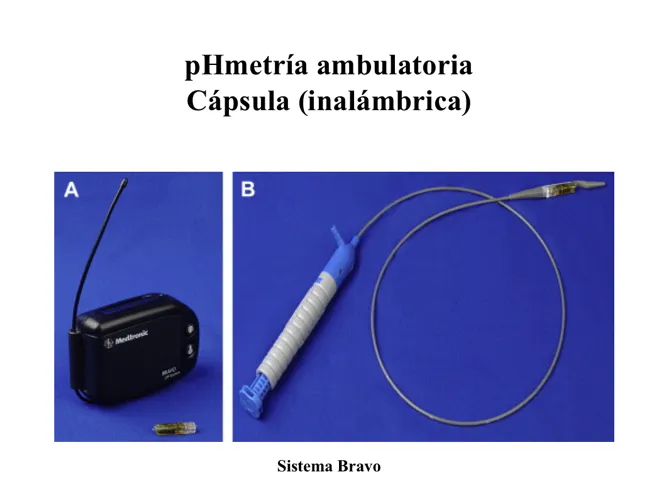
Saber si el esófago está expuesto a la acidez que proviene del contenido gástrico, se consigue con la colocación de una sonda que mide el pH (pHmetría).
¿Qué es un trastorno de motilidad?
Es una alteración en el funcionamiento de la capa muscular del esófago. En condiciones normales, tan pronto llega al esófago el bolo alimenticio, se inician contracciones musculares progresivas (peristalsis) que terminan abriendo la parte final del esófago (esfínter esofágico inferior) para que el alimento pueda pasar hacia el estómago (vaciamiento). Cuando esta función se altera, es decir, las contracciones se hacen ineficaces, ya sea porque no permiten el desplazamiento normal del alimento o porque no se producen dichas contracciones, estamos ante un trastorno de motilidad.
¿Cuándo nos referimos a los trastornos de motilidad estamos hablando de una sola enfermedad?
No. Se trata de un conjunto de enfermedades, cada una de ellas con un patrón de trastornos característico. Por ejemplo, el más común es el esófago en cascanueces, una condición muy frecuente que la mayoría de las personas han experimentado: sensación de un nudo, a veces muy doloroso, que se desplaza detrás del esternón; sin embargo, no amerita tratamiento específico.
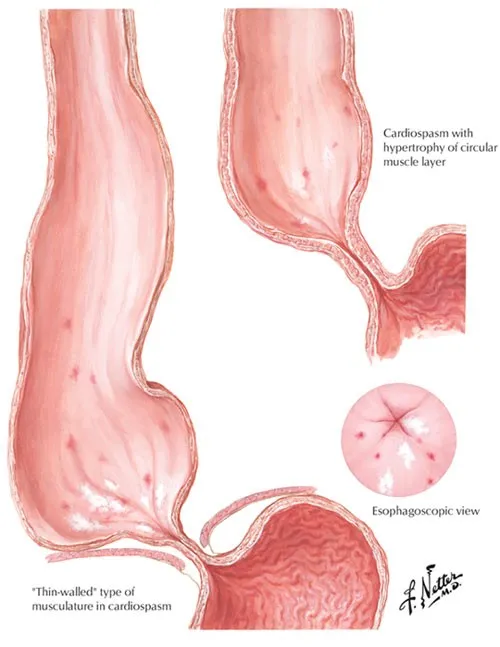
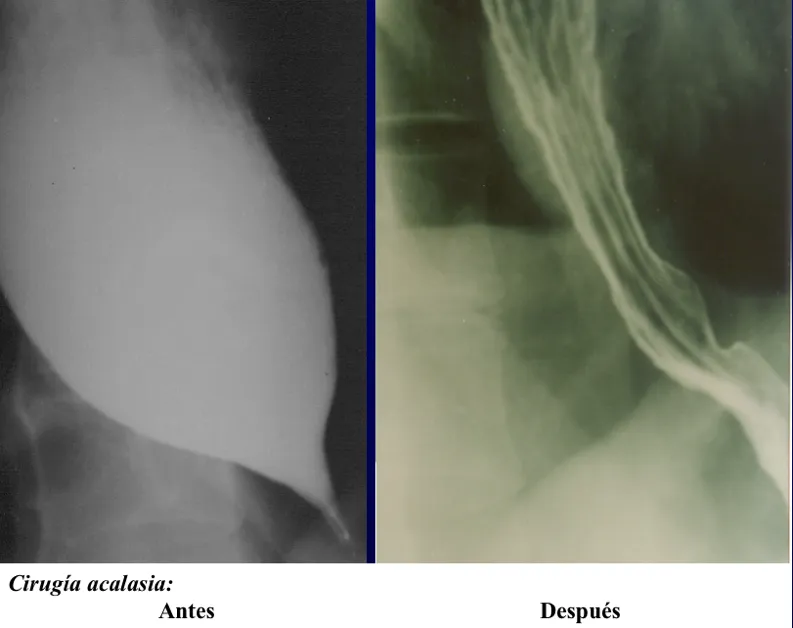
La acalasia es la enfermedad de este grupo que con mayor frecuencia requiere tratamiento médico o quirúrgico. En esta condición, la parte final del esófago se mantiene estrecha por la contracción persistente del esfínter esofágico inferior. Con el tiempo, el esófago se va dilatando produciendo una imagen característica en el esofagograma.
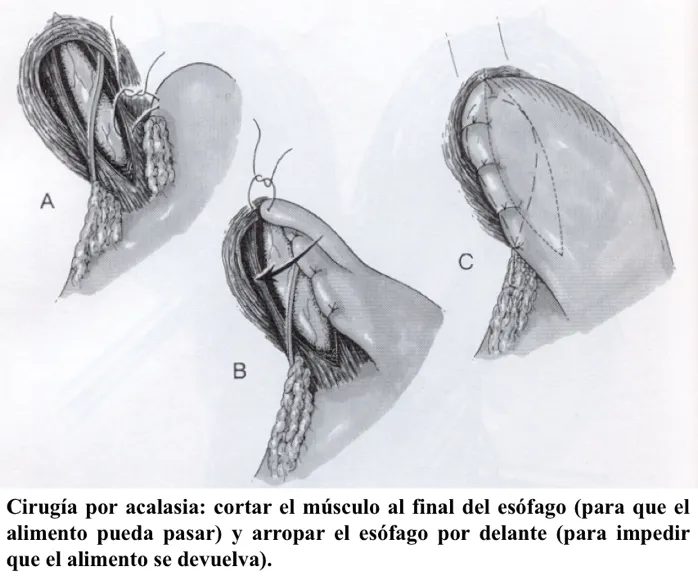
Los gastroenterólogos la tratan inicialmente con dilataciones de la parte estrecha, que no debe ser más de dos veces, pero el tratamiento de elección es cirugía: corte del músculo (miotomía) a nivel del esfínter esofágico inferior y de los primeros 1 a 2 cm del estómago. Como esta región abarca la parte final del esófago y la parte inicial del estómago se conoce como cardicas, la cirugía se llama cardiomiotomía (cardio – cardias / mio – músculo / tomía – corte).
¿Qué es la enfermedad por reflujo gastroesofágico?
Todas las personas experimentan una que otra vez una sensación de quemazón detrás del esternón (pirosis retroesternal) o un sabor amargo o agrio producto del reflujo en la garganta (regurgitación) producto del paso de contenido del estómago de regreso al esófago. Un 20% de las personas, producto de un reflujo gastroesofágico persistente y abundante, desarrolla cambios inflamatorios en el esófago produciendo otras molestias como disfagia, llamándose Enfermedad por Reflujo Gastroesofágico.
¿Por qué se produce el reflujo gastroesofágico?
El vaciamiento del alimento del esófago hacia el estómago depende de una acción coordinada entre el esófago, que impulsa al alimento, el esfínter esofágico inferior, que abre para que dicho alimento pase y luego cierra para que no regrese, y el estómago que lo recibe y lo conserva (reservorio o depósito). Por otro lado, el estómago produce ácido y en el duodeno se concentra bilis y otros jugos digestivos que tienen una concentración baja del ácido (alcalino), que se mezclan con los alimentos en el estómago y el duodeno.
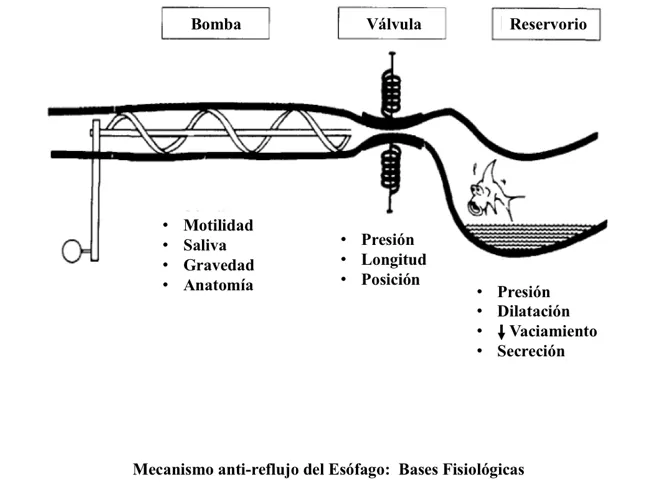
La alteración de cualquiera de los componentes que determinan el paso del alimento del esófago hacia el estómago produce reflujo gastroesofágico. El mecanismo más común es falla del esfínter esofágico inferior, por varias razones: por ser muy corto o muy débil o estar desplazado hacia el tórax (esto último se conoce como hernia hiatal). No siempre que hay reflujo hay hernia hiatal, y viceversa, pero cuando ambos se asocian, la magnitud del reflujo es mucho mayor.
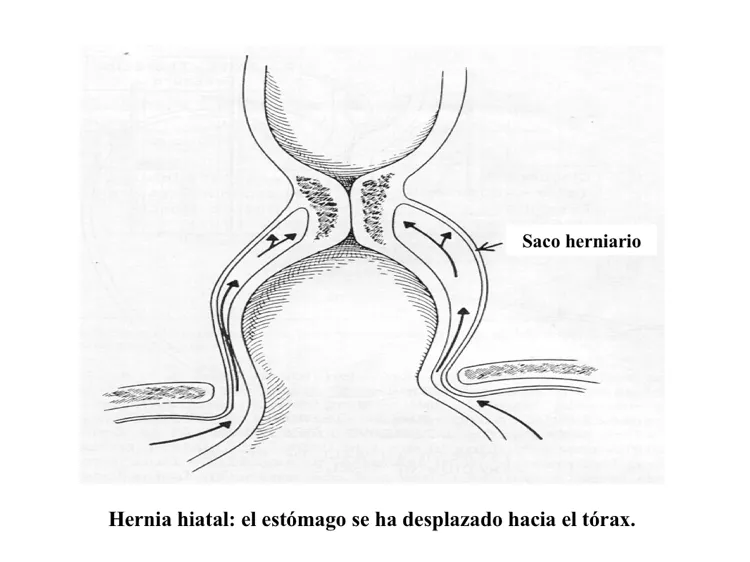
¿Puede mencionar las consecuencias del reflujo gastroesofágico?
La más frecuente es la inflamación del esófago (esofagitis) en su parte final. De no ser tratado, la esofagitis puede evolucionar a estrechez (estenosis) que dificultaría el paso del alimento.

Con los años, el reflujo persistente puede producir cambios en la mucosa del esófago a nivel de la unión del esófago con el estómago, desde visibles al ojo humano (epitelio de Barrett: color salmón) o apreciables solo al microscopio (metaplasia intestinal) cuando se examina una muestra de mucosa (biopsia) tomada durante la endoscopía. Estos cambios en la mucosa del esófago son premalignos, pues pueden degenerar en un tumor maligno (cáncer). Lamentablemente, muchas veces todo este problema se descubre cuando la persona ya está siendo afectada por un cáncer.

Otro problema que puede dar el reflujo gastroesofágico es que ese contenido se vaya hacia la vía respiratoria (aspiración) por la comunicación que existe de la vía digestiva con la laringe a través de la faringe. Esta situación produce síntomas atípicos del reflujo, como son ronquera o ataques de asma, que, si se prolonga, puede causar daños permanentes en el pulmón afectando gravemente la función respiratoria.
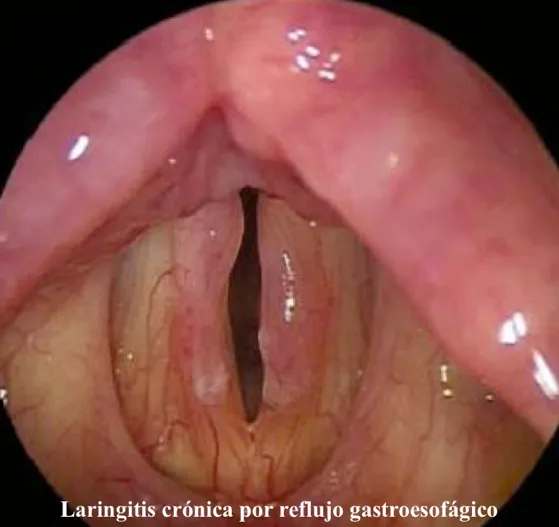
¿Cómo se trata la enfermedad por reflujo gastroesofágico?
El tratamiento es una combinación de medidas físicas, medicamentos, endoscopía y cirugía. Cuando son solo molestias y no se han desarrollado complicaciones, inicialmente se indican medidas físicas (elevar la cabecera de la cama, no acostarse antes de una hora de la ingestión de alimentos,…) y medicamentos (bloqueadores de la secreción ácida del estómago –antiácidos- y reforzadores de la contracción del esfínter esofágico inferior y del vaciamiento del estómago hacia el duodeno –procinéticos-).
En los últimos años se han introducido técnicas correctivas por endoscopía, como lo es el uso de la radiofrecuencia (Stretta) o el uso de suturas internas para crear pliegues del estómago alrededor del esófago (fundoplicatura transendoscópica), así como la colocación por laparoscopía de un anillo con electromagnetos para apretar la unión gastroesofágica (Lynx). Aunque promisorias, todavía deben ser consideradas experimentales.
La cirugía está indicada cuando falla el tratamiento médico: no respuesta al persistir las molestias, requerimientos muy prolongados o incapacidad para seguirlo. Otra indicación importante es cuando se han desarrollado complicaciones como consecuencia el reflujo gastroesofágico.
¿Qué particularidades presenta la cirugía por reflujo gastroesofágico?
Primero, el diagnóstico de enfermedad por reflujo gastroesofágico y que el mecanismo obedezca a falla del esfínter esofágico inferior deben estar objetivamente documentados por las pruebas mencionadas anteriormente. La endoscopía-biopsia muestran esofagitis (haría el diagnóstico). Si no hay esofagitis, debe hacerse la pHmetría para demostrar el reflujo. La manometría documenta la ineficacia del esfínter esofágico inferior y cómo está la función del resto del esófago.
Segundo, debe existir una indicación (ver antes).
Tercero, existen numerosas técnicas disponibles que el cirujano debe dominar. Suelo referirme a la cirugía para corregir el reflujo gastroesofágico como la cirugía del sastre, pues se requiere de conocimientos anatómicos y técnicos imprescindibles y la ejecución con precisión de una serie de pasos necesarios para obtener buenos resultados.
Cuarto, la técnica más utilizada es la fundoplicatura total de Nissen, que consiste en arropar el fondo del estómago alrededor de toda la circunferencia del esfínter esofágico inferior, de corta longitud y con una sonda colocada en el interior del esófago para evitar que apriete demasiado y produzca disfagia, y colocando el extremo inferior del esófago en la cavidad abdominal.
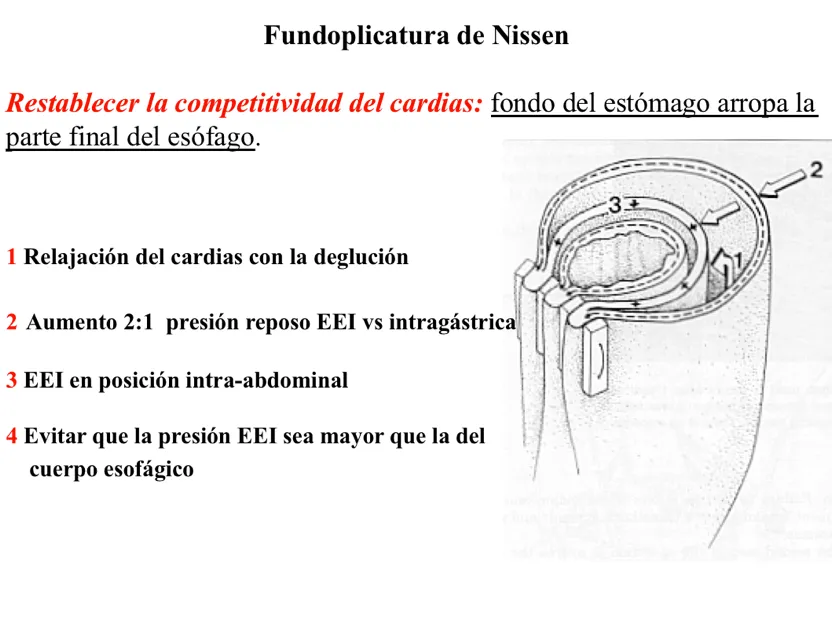
¿Cuáles resultados debo esperar de la cirugía antirreflujo gastroesofágico?
Si el diagnóstico es correcto y la cirugía técnicamente satisfactoria, más del 90% de los operados llevan una vida completamente normal sin la necesidad de medicamentos o posturas físicas especiales.
¿Qué es el cáncer del esófago?
Es la transformación maligna de la mucosa del esófago. Puede crecer e invadir estructuras vecinas (por ejemplo, ganglios) o diseminarse por la sangre hacia otros órganos (metástasis).
¿Existen varios tipos de cáncer de esófago?

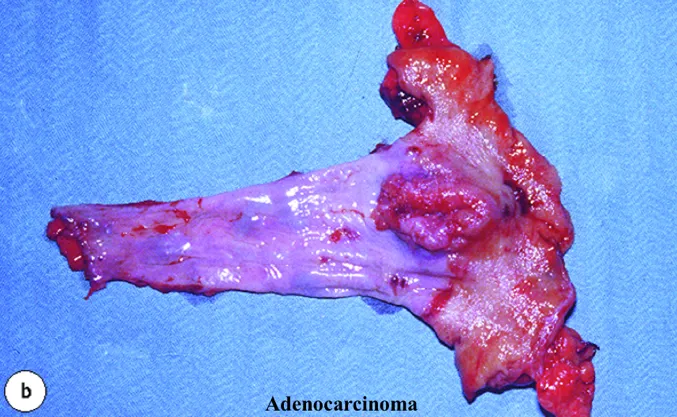
¿Cómo se diagnostica el cáncer de esófago?
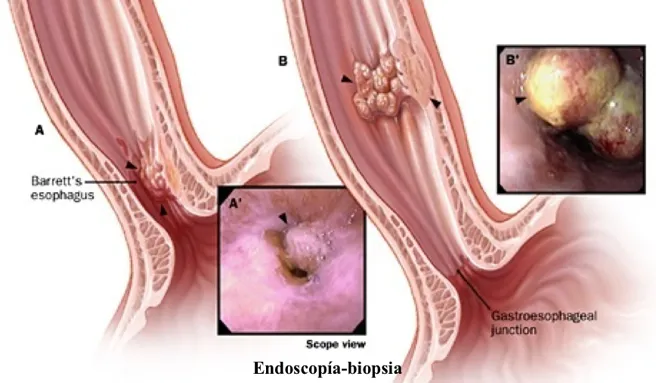
¿Una vez diagnosticado, ¿cuál es el siguiente paso?
Debe determinarse cuán avanzada está la enfermedad: si está limitada a la mucosa, si penetró parte o todas las capas del esófago, o se extendió a órganos vecinos o se sembró en órganos distantes al diseminarse por la sangre. Es lo que se conoce como estadiar. Se establece mediante estudios especiales, como la tomografía computarizada, la ultrasonografía endoscópica y la tomografía por emisión de positrones.
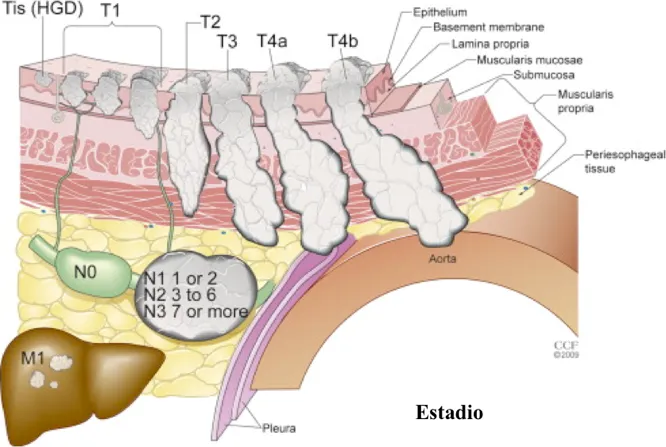
¿Cómo se trata el cáncer de esófago?
El tratramiento principal es la cirugía, que consiste en la extirpación del esófago (esofagectomía). Está indicada cuando el tumor está limitado al esófago. Si el tumor ha invadido otros órganos, se prefiere administrar antes quimioterapia y radioterapia para regresar el tamaño del tumor con la finalidad de hacerlo operable. Si el tumor ha dado metástasis a órganos distantes, se prefieren otros métodos no quirúrgicos como formas de tratamiento.